Diverticulosis
1. Definiciones
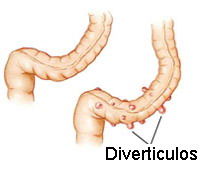
- Divertículo:
• Protrusión sacular de la mucosa a través de la pared muscular del colon
• La protrusión ocurre en las áreas débiles de la pared intestinal donde pueden penetrar los vasos sanguíneos
• Habitualmente son de 5–10 mm de tamaño
• Los divertículos del colon son realmente pseudodivertículos (falsos divertículos), ya que contienen sólo mucosa y submucosa cubiertas de serosa
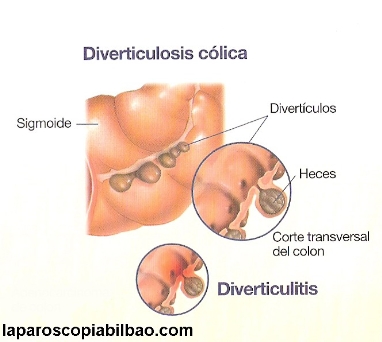
Aunque los divertículos pueden aparecer a lo largo de todo el aparato digestivo, el término diverticulosis hace referencia a la existencia de divertículos en el colon. Y hablamos de diverticulitis cuando alguno de estos divertículos se inflama.
Entre el 5-10 % de la población general tiene divertículos de colon, siendo mucho más frecuentes en las personas mayores de 50 años, aumentando su número con la edad.
- Enfermedad diverticular:
Consiste en:
• Diverticulosis : presencia de divertículos dentro del colon
• Diverticulitis: inflamación de un divertículo
• Sangrado diverticular
Tipos de enfermedad diverticular
• Simple: 75% no tienen complicaciones
• Complicada: 25% presentan abscesos, fístulas, obstrucción, peritonitis, sepsis
2. EPIDEMIOLOGIA
Prevalencia según la edad:
Edad 40 años: 5%
Edad 60 años: 30%
Edad 80 años: 65%
Prevalencia según el género:
Edad < 50 Más común en el sexo masculino
Edad 50–70 Leve preponderancia femenina
Edad > 70 Más común en el sexo femenino
Enfermedad diverticular en los jóvenes (<40)
La ED es mucho más frecuente en individuos mayores, correspondiendo solo entre 2 y 5% de los casos de la ED a individuos menores de 40 años de edad. La ED en este grupo de edad más joven ocurre más frecuentemente en el sexo masculino, siendo la obesidad un factor de riesgo mayor (presente en 84–96% de los casos). Los divertículos están habitualmente localizados en el sigmoides.
El manejo de este subgrupo de pacientes de ED sigue siendo un tema ampliamente controvertido. Todavía se discute si efectivamente la ED es una entidad más virulenta en el joven. De hecho, la historia natural muestra una tendencia hacia los síntomas recurrentes y una mayor incidencia de malos resultados que finalmente requieren cirugía.
La cirugía a menudo es el tratamiento de elección para los pacientes jóvenes sintomáticos (aproximadamente 50% comparado con 30% para el total de los pacientes).
En los pacientes jóvenes sin patología comórbida, la cirugía electiva luego de un episodio de diverticulitis sigue siendo una recomendación razonable.
3. ETIOLOGIA
La aparición de la enfermedad puede deberse a:
- Poco contenido de fibras en la alimentación
La fibra insoluble provoca la formación de heces más voluminosas, disminuyendo así la efectividad en la segmentación colónica. El resultado general es que la presión intracolónica se mantiene próxima al rango normal durante la peristalsis colónica.
- Tipo de alimentación
Un elevado contenido de carne roja y un alto contenido total de grasa en la dieta están asociados con un aumento del riesgo de presentar enfermedad diverticular. Este riesgo puede ser reducido con un alto contenido de fibras en la dieta, especialmente si es de origen celulósico (frutas y verduras).
No existen evidencias de una relación entre la aparición de divertículos y el tabaquismo, el
consumo de cafeína y de alcohol, pero se ha observado un aumento de la frecuencia de ED complicada en pacientes que fuman, que reciben AINEs (antiinflamatorios no esteroideos) y paracetamol, que son obesos y consumen dietas pobres en fibras. No hay una mayor frecuencia de la ED complicada en los pacientes que beben alcohol o bebidas cafeinadas.
LOCALIZACION DE LA ENFERMEDAD DIVERTICULAR
La forma más típica es un pseudo (falso) divertículo o divertículo por pulsión (el divertículo no contiene todas las capas de la pared colónica. La mucosa y la submucosa se hernian a través de la capa muscular y son recubiertas por la serosa).
Hay cuatro puntos bien definidos alrededor de la circunferencia del intestino, donde los vasos rectos penetran la capa muscular circular. Los vasos ingresan a la pared de cada lado del borde de la tenia mesentérica y en las 2 tenias antimesentéricas. No hay formación de divertículos distalmente a la unión recto-sigmoidea por debajo de la cual la tenia coalesce para formar una capa muscular longitudinal.
Distribución:
Compromiso sigmoideo: 95%
Sólo sigmoideo: 65%
Todo el colon: 7%
Próximo al sigmoides (pero manteniendo el sigmoides normal): 4%
Historia Natural De La Enfermedad Diverticular
La diverticulosis:
Asintomática: 70%
Evoluciona a diverticulitis: 15–25%
Se asocia a sangrado: 5–15%
4. FISIOPATOLOGIA
DIVERTICULOSIS
Al penetrar en la pared intestinal, los vasos rectos crean áreas de debilidad en dicha pared, a través de las cuales pueden herniarse porciones de la mucosa y submucosa colónicas (cubiertas de serosa).
La segmentación ocurre como resultado de un aumento de la presión intracolónica en ciertas áreas del colon. Dicha segmentación representa fuertes contracciones musculares de la pared colónica que sirven para hacer avanzar el contenido luminal o detener el pasaje del material. Las presiones de las cámaras individuales se elevan transitoriamente por encima de los valores de presión hallados en la luz del colon no segmentado. En la diverticulosis, la segmentación está exagerada, provocando oclusión de ambos ''extremos' de las cámaras, produciendo altas presiones dentro de las mismas.
El Sigmoides se ve comúnmente afectado, probablemente debido a su diámetro pequeño, y eso explica por qué la mayoría de las complicaciones están también ubicadas en esta área.
En la enfermedad diverticular, el sigmoides y otros segmentos del intestino pierden la complacencia por varios mecanismos:
• Micosis: engrosamiento de la capa muscular circular, acortamiento de la tenia y estrechamiento luminal.
• Elastina: aumento del depósito de elastina entre las células musculares y la tenia coli. La elastina también se dispone de manera contraida, lo que produce acortamiento de la tenia y formación de racimos del músculo circular.
• Colágeno: Las enfermedades del colágeno como el síndrome de Ehlers-Danlos, el síndrome de Marfan y la enfermedad autosómica dominante de riñón poliquístico llevan a cambios en la estructura de la pared intestinal que producen una disminución de la resistencia de la pared a las presiones intraluminales y por consiguiente permiten la protrusión de los divertículos.
DIVERTICULITIS
Este término representa un espectro de los cambios inflamatorios que van desde una inflamación local subclínica hasta una peritonitis generalizada con perforación libre.
El mecanismo de aparición de diverticulitis gira alrededor de una perforación de un divertículo, ya sea microscópica o macroscópica.
El antiguo concepto de obstrucción luminal probablemente represente un hecho raro.
El aumento de la presión intraluminal o las partículas espesadas de alimentos pueden erosionar la pared diverticular, con la inflamación y necrosis focal resultantes, llevando a la perforación (micro/macro).
La manifestación clínica de la perforación depende del tamaño de la misma y de lo vigorosamente que responda el organismo.
Las perforaciones que están bien controladas llevan a la formación de un absceso, mientras que puede presentarse una localización incompleta con perforación libre.
Diverticulitis simple: 75% de los casos
Diverticulitis complicada: 25% de los casos (abscesos, fistula o perforación)
Síntomas de la diverticulitis aguda
La mayoría de los pacientes presentan:
- dolor en el cuadrante inferior izquierdo del abdomen
El dolor exquisito a la descompresión implica un cierto grado de compromiso peritoneal.
- fiebre
- y leucocitosis
Todos ellos son hallazgos importantes pero inespecíficos.
- La exploracíon abdominal puede aportar relativamente poco pero más frecuentemente revela dolor exquisito abdominal o una tumoración. Los síntomas urinarios sugieren la existencia de un flemón pélvico.
Diagnóstico diferencial de la diverticulitis aguda
- Carcinoma de colon
- Pielonefritis
- Enfermedad inflamatoria intestinal
- Apendicitis
- Colitis isquémica
- Síndrome de colon irritable
- Enfermedad inflamatoria pélvica
Exámenes
• Un diagnóstico basado únicamente en la clínica sería incorrecto en 33% de los casos
• Radiografía de tórax/ Radiografía abdominal
Habitualmente no se observan hallazgos específicos de la ED, pero se puede ver un neumoperitoneo (gas libre en la cavidad peritoneal) en 11% de los pacientes con diverticulitis aguda. La radiografía abdominal es anormal en el 30–50% de los pacientes con diverticulitis aguda.
El hallazgo más común incluye:
- Dilatación del intestino delgado y grueso o íleon
- Obstrucción intestinal
- Opacidades de partes blandas sugestivas de abscesos
• Tomografia axial computerizada (TAC) y Ecografía abdominal
Desde un punto de vista diagnóstico, una TAC es mejor que una ecografía.
La diverticulitis a menudo es considerada como un trastorno predominantemente extraluminal.
La TAC ofrece el beneficio de evaluar tanto el intestino como el mesenterio con una sensibilidad entre 69–98% y una especificidad entre 75–100%.
Los hallazgos tomográficos más comúnmente observados en la diverticulitis aguda incluyen:
engrosamiento de la pared intestinal
grasa mesentérica en franjas
abscesos asociados
Distribución de los hallazgos en el TAC:
Grasa pericólica inflamada: 98%
Divertículos: 84%
Pared intestinal engrosada: 70%
Absceso pericólico: 35%
Peritonitis: 16%
Fístula: 14%
Obstrucción colónica: 12%
Tractos sinusales intramurales: 9%
- Enema Baritado
Inexacto en 32% de los casos de diverticulitis aguda.
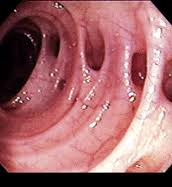
- Colonoscopía
La colonoscopía en condiciones agudas se acompaña de un aumento teórico del riesgo de perforación de colon por insuflación de aire durante el procedimiento. Por esta razón, habitualmente no se recurre a este procedimiento diagnóstico.
Las dificultades técnicas con la colonoscopía en la enfermedad diverticular incluyen:
- Espasmo intestinal
- Estrechamiento luminal a causa de pliegues prominentes
- Fijación del colon debida a inflamación previa, fibrosis pericólica
Los hallazgos ecográficos pueden incluir engrosamiento de la pared colónica y masas quísticas.
• Enema Opaco
El uso de un enema contrastado en agudo queda fundamentalmente reservado para situaciones en las que el diagnóstico no queda claro. El enema tiene una sensibilidad de 62–94%, con una tasa de falsos negativos de 2–15%.
El diatrizoato de meglumina (gastrografin) es un medio de contraste hiperosmolar que puede ayudar a aliviar una obstrucción parcial en caso de estar presente.
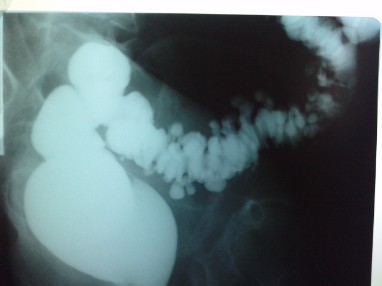
• Endoscopía - procto sigmoidoscopía / sigmoidoscopía flexible.
El uso de endoscopía con la insuflación inherente de aire está relativamente contraindicado en agudo porque aumenta las posibilidades de perforación.
OBSTRUCCIÓN
• La obstrucción colónica completa por enfermedad diverticular es relativamente infrecuente, causando aproximadamente el 10% de las obstrucciones del intestino grueso.
• La obstrucción parcial es un hallazgo más común, y se produce como resultado de una combinación de edema, espasmo intestinal y cambios inflamatorios crónicos.
• La diverticulitis aguda puede llevar a una obstrucción parcial del intestino a causa del edema (colónico, o pericolónico) o compresión a causa de un absceso.
• La fibrosis progresiva recurrente y/o la estrechez del intestino pueden producir un alto grado de obstrucción o una obstrucción completa. A menudo es difícil distinguir entre una estrechez inducida por un divertículo y una neoplasia, pero es importante hacer dicha distinción.
ABSCESO
• La formación de un absceso diverticular complicado depende de la capacidad de los tejidos pericólicos de controlar (localizar) la diseminación del proceso inflamatorio.
La diseminación limitada de la perforación da lugar a un flemón, mientras que al seguir avanzando (aunque manteniéndose localizado) se crea un absceso.
• Signos/Síntomas:
- fiebre y leucocitosis a pesar de antibióticos adecuados
- tumoración dolorosa
• Tratamiento
- Absceso pericólico pequeño : 90% responde a los antibióticos y manejo conservador.
- Drenaje percutáneo de los abscesos (DPA) es el tratamiento de elección para las colecciones simples, bien definidas.
Entre los factores identificados como limitantes del éxito de esta estrategia de manejo se incluyen:
- colección multilocular
- abscesos acompañados de fístulas entéricas
- abscesos que contienen material sólido o semisólido
PERFORACIÓN (Perforación libre)
Afortunadamente la perforación libre es infrecuente.
Ocurre más frecuentemente en el paciente inmunodeprimido.
La perforación libre está asociada a un alto indice de mortalidad, presentándose hasta en el 35% de los casos.
En la mayoría de los casos se require una intervención quirúrgica urgente.
FISTULAS
Las fístulas ocurren en el 2% de los pacientes con enfermedad diverticular complicada.
La fístula se forma a partir de un proceso inflamatorio local que produce un absceso que se descomprime espontáneamente, perforándose hacia una víscera adyacente o a través de la piel.
Habitualmente hay un único tracto fistuloso, pero se pueden encontrar tractos múltiples en 8% de los pacientes.
• Las fístulas son más frecuentes:
- en los hombres que en las mujeres (2:1)
- en los pacientes con antecedentes de cirugía abdominal
- en pacientes inmunocomprometidos
Tipos de fistulas relacionadas con Enfermedad Diverticular:
• Colovesical: 65%
• Colovaginal: 25%
• Colocutánea
• Coloentérica
Diagnóstico:
• El diagnóstico puede requerir múltiples exámenes, pero lo más frecuente es que se vea en la TAC, en el enema baritado, la vaginoscopía, cistoscopía, o fistulografía.
Tendencia de las fístulas intra-abdominales según sea su origen:
• Fístulas por Enfermedad Diverticular: pacientes de mayor edad, con neumaturia
• Fístulas por neoplasmas: fecaluria, síntomas digestivos y hematuria
• Fístulas por enfermedad de Crohn: pacientes más jóvenes, dolor, masa abdominal, neumaturia
VER VIDEO DE
- FISTULA COLOVESICAL DE ORIGEN DIVERTICULAR. TRATAMIENTO LAPAROSCOPICO ![]()
- Fístula colovesical y coloentérica de origen diverticular.![]()
SANGRADO
A excepción de las hemorroides y otros trastornos perianales no neoplásicos, el cáncer
colorrectal es la causa más común de sangrado digestivo bajo. Sin embargo, la Enfermedad Diverticular sigue siendo la causa más común de sangrado digestivo bajo masivo, responsable del 30% de los casos.
Se estima que 15% de los pacientes con diverticulosis sangrará en algún momento de la vida.
El sangrado habitualmente es abrupto, indoloro y de gran volumen, siendo 33% masivo, requiriendo una transfusión de emergencia. A pesar de esto, el sangrado se detiene espontáneamente en 70–80% de los casos.
Se ha demostrado que los AINEs aumentan el riesgo de enfermedad diverticular, habiéndose tratado más de 50% de los casos de sangrado diverticular con AINEs al momento de la presentación.
La angiodisplasia (malformación arteriovenosa con sangrado sobre todo en el colon derecho) es responsable del 20–30% del sangrado digestivo bajo.
Mecanismo del sangrado en la enfermedad diverticular:
La enfermedad diverticular es responsable de sangrado colónico porque a medida que el
divertículo se hernia, los vasos que penetran, responsables de la debilidad de la pared
intestinal, se extienden sobre la cúpula del divertículo.
Con esta configuración, estos vasos quedan separados de la luz intestinal sólo por un recubrimiento mucoso fino. De esta manera la arteria queda expuesta a lesión del contenido luminal y ocurre el sangrado.
El examen histológico de estos vasos rotos revela una arquitectura acorde con esta teoría del sangrado diverticular.
La ruptura asimétrica de los vasos rectos que revisten el divertículo ocurre hacia la luz del divertículo, a nivel de su cúpula, sobre el margen antimesentérico. Los factores de lesión en el interior de la luz del colon producen un daño simétrico en la cara luminal del vaso recto subyacente, provocando debilidad en un segmento de la arteria y predisponiéndola a que se rompa hacia la luz. La ruptura se acompaña de engrosamiento excéntrico de la íntima de los vasos y adelgazamiento de la media próximo al punto de sangrado. Hay también una notable ausencia de inflamación (diverticulitis) en este proceso.
A pesar de que la relación anatómica entre los vasos que penetran y los divertículos es similar en el lado derecho y el izquierdo del colon, 49–90% de los pacientes que presentan sangrado lo hacen por el lado derecho.
En los pacientes que presentan un episodio inicial de sangrado, 30% evolucionan hacia un segundo sangrado, y a su vez, de esos, 50% tendrá un tercer sangrado.
En 30 a 40% de los casos no se identifica la fuente de sangrado.
Los intentos por localizar el área de hemorragia incluyen:
- Angiografía selectiva:
La velocidad mínima necesaria es 1.0–1.3 mL/minuto
Esta modalidad tiene la ventaja de permitir la terapia intervencionista mediante: vasopresina, somatostatina, embolización, marcado del área con azul de metileno para una investigación ulterior.
- Barrido con Radioisótopos:
Puede detectarse sangrado hasta de 0.1 mL/minuto
Pueden usarse varios tipos de isótopos, incluyendo:
A. Coloide de azufre marcado con Tecnesio 99m
Aclarado en minutos
Ventaja: tiempo breve para completar el estudio
B. Glóbulos rojos marcados
Vida media circulante más prolongada
Pueden repetirse las tomas hasta 24–36 horas
La exactitud de los estudios de sangrado varían ampliamente entre 24–91%.
- Colonoscopia
Es mejor reservar la colonoscopia para el sangrado autolimitado.
En los pacientes con sangrado moderado que se ha detenido, se puede realizar colonoscopia de manera segura dentro de las 12–24 horas.
En pacientes con sangrado menos severo, la colonoscopia es una opción razonable como procedimiento ambulatorio.
La colonoscopia sigue siendo una importante herramienta para excluir el pólipo (32%) y el carcinoma (19%) como fuente de sangrado.
• Colonoscopia de emergencia
Varios autores han propuesto la colonoscopía de emergencia después de un lavado agresivo de intestino .
La intervención terapéutica mediante una inyección local de epinefrina o un esclerosante o la termocoagulación de los divertículos específicos que han sido identificados como los responsables del sangrado pueden llevar a una disminución de la repetición del sangrado en la fase temprana.
La presencia de otros divertículos y su inherente propensión a sangrar hacen poco probable que la intervención endoscópica aguda tenga efecto sobre las tasas globales de sangrado a largo plazo.
Cirugía de urgencia por sangrado
La cirugía de urgencia por sangrado de origen diverticular controla el sangrado sólo en un 90 % de los pacientes.
Las indicaciones para intervención quirúrgica urgente incluyen:
• Inestabilidad hemodinámica que no responde a las técnicas convencionales de reanimación
• transfusión sanguínea > 2000 mL (aproximadamente 6 unidades)
• hemorragia recurrente masiva
TRATAMIENTO DE LA DIVERTICULOSIS
Manejo médico de la DIVERTICULOSIS
El tratamiento de la diverticulosis debe ir encaminado a aliviar los síntomas y prevenir la aparición de complicaciones.
Por lo general una dieta rica en fibra vegetal con suplementos de salvado y otros laxantes que aporten fibra (plántago ovata, psilium, etc) alivia el dolor abdominal, controla el ritmo defecatorio evitando la alternancia de éste y reduce la distensión abdominal.
También restringiendo ciertos alimentos flatulentos y bebidas carbónicas se reduce la presión del colon y es menos probable que surjan complicaciones.
Los fármacos antiespasmódicos que actúan de forma selectiva sobre la musculatura del colon (mebeverina, bromuro de otilonio o bromuro de pinaverio) mejoran los dolores al inhibir las contracciones del sigma.
Si con estos fármacos no es suficiente, se pueden utilizar analgésicos (tipo pentazocina) que además de calmar el dolor reduce la presión dentro del colon.
Manejo médico de la DIVERTICULITIS
Tratamiento ambulatorio:
Pacientes con dolor/ hipersensibilidad abdominal leve, sin síntomas sistémicos
• Dieta baja en residuos
• Antibióticos durante 7–14 días (Amoxicilina/Acido clavulánico, Trimetroprim--sulfametoxazol, o Quinolona+Metronidazol durante 7–10 días)
Después de iniciar el tratamiento, se espera una mejoría en 48–72 horas.
Es importante cubrir contra E.coli y Bacteroides fragilis.
Si no se observan mejorías en 48–72 horas, buscar una colección intra-abdominal.
Tratamiento con Ingreso Hospitalario:
Pacientes con signos y síntomas severos (1–2% de los casos)
• Ingresar al paciente en el hospital
• Reposo intestinal
• Antibióticos IV (cobertura contra gram negativos y anaerobios) de 7a 10 días
• Fluidos IV
• Analgesia (meperidina)
• Se prefiere la meperidina antes que la morfina porque esta última puede provocar un aumento de la presión intracolónica en el sigmoides.
Si mejora en 48 horas, comenzar con una dieta baja en residuos en el período agudo. Pueden pasarse los antibióticos a la vía oral si el paciente permanece sin fiebre durante 24–48 horas +/- disminuyendo el recuento leucocitario.
Si no hay mejoría debe sospecharse e investigarse la presencia de un flemón o una colección (absceso).
Un 30% de los pacientes ingresados para manejo de su diverticulitis requieren cirugía durante el ingreso, presentando un indice de mortalidad asociada de 18%.
Manejo quirúrgico de la DIVERTICULITIS
La cirugía laparoscópica tiene un lugar fundamental en el tratamiento quirúrgico de la diverticulitis en cualquiera de sus formas.
Entre el 22 y el 30% de los individuos que presentan un primer episodio de diverticulitis presentarán un segundo episodio.
La intervención quirúrgica de urgencia es ineludible en caso de surgir alguna de las siguientes complicaciones:
- Perforación libre con peritonitis generalizada
- Obstrucción
- Absceso que no se ha podido drenar mediante drenaje percutáneo
- Fístulas
- Deterioro clínico o ausencia de mejoría ante el manejo conservador.
El abordaje habitual es por cirugía abierta. Se puede realizar por laparoscopia, pero la dificultad técnica es mayor que en cirugía programada por el elevado componente inflamatorio y la dilatación de asas . Requiere una gran experiencia en cirugía laparoscópica y en especial en cirugía de colon
La cirugía de elección es más común.
Se realiza luego de hacer una adecuada preparación del intestino.
Entre las indicaciones de cirugía citadas más frecuentemente, se incluyen:
- 2 ó más episodios de diverticulitis suficientemente severa como para determinar la hospitalización
- Todo episodio de diverticulitis asociado a fuga de sustancia de contraste, síntomas obstructivos o incapacidad de diferenciar entre diverticulitis y cáncer.
La resección habitualmente se hace entre las 6 y 8 semanas posteriores a cualquier episodio de inflamación aguda.
Las opciones de cirugía pueden variar, dependiendo de si la indicación es de urgencia o de elección.
Cirugía electiva (o programada) de la DIVERTICULITIS:
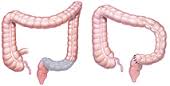
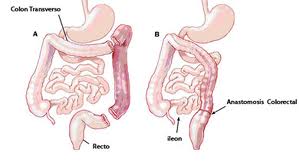
Habitualmente comprende la exéresis del colon sigmoides.
La resección se realiza después de haber completado una preparación mecánica y antibiótica del intestino.
El procedimiento debe ser realizado por vía laparoscópica. En componente fibrótico inflamatorio dificulta la intervención por ello es aconsable tener experiencia en cirugía laparoscópica para no tener que convertir a cirugía abierta y aumentar el número de complicaciones postoperatorias.
Cirugía de urgencia en la DIVERTICULITIS
Existen numerosas opciones para intervención quirúrgica de urgencia de la diverticulitis aguda y sus complicaciones.
Las opciones quirúrgicas han sido históricamente controvertidas, proponiéndose por un lado la necesidad de resección primaria en la operación inicial, o la realización de un procedimiento en varios tiempos que se contrapone a un plan en un único tiempo operatorio.
La resección primaria constituye actualmente la norma aceptada y una serie de estudios han demostrado que está asociada a:
- Una estancia hospitalaria más breve
- Una menor morbilidad que con colostomía sola y drenaje
- Una menor mortalidad que con colostomía sola comparado con resección (26% vs 7 %)
- Una menor mortalidad
El procedimiento de Hartmann. Se trata de un procedimiento en 2 tiempos, en el que se moviliza y reseca el colon sigmoides, cerrándose el recto y realizándose una colostomía.
La colostomía se cierra más adelante (a menudo a unos 3 meses de la operación) con restauración de la continuidad del intestino.
Este procedimiento en tiempos planteaba problemas como una segunda operación, cicatrización rectal y dificultad para completar la anastomosis.
Ver video de Diverticulitis aguda complicada Hinchey III en paciente obéso mórbido. Operación de Hartmann laparoscópica
La colostomía transversa con drenaje constituye otro procedimiento en tiempos (sin resección primaria) en el que inicialmente se hace la colostomía, seguida de resección del segmento patológico, con posterior cierre de la colostomía. Este procedimiento se acompaña de una morbilidad de 12% y un indice de mortalidad de 5–29%
El concepto de anastomosis primaria surgió como respuesta a los problemas inherentes a la revisión de las 2 operaciones del procedimiento de Hartmann
.
La anastomosis primaria es el procedimiento preferido en la mayoría de los pacientes sometidos a una correcta preparación del intestino, pero está contraindicada si la situación del paciente es inestable, si tiene una peritonitis fecaloidea, si presenta una desnutrición severa o está inmunodeprimido.
La resección con anastomosis primaria y estoma proximal: es un procedimiento modificado empleado de manera individualizada y facilita la más fácil reversión de la colostomía por medio de una segunda operación (en tiempos) menos invasiva.
También se puede utilizar un procedimiento de un único tiempo con lavado intestinal en la mesa de operaciones en agudo, para posibilitar la anastomosis primaria de un intestino preparado menos que idealmente.
Otras formas de enfermedad diverticular
DIVERTICULITIS RECURRENTE POSTERIOR A LA RESECCIÓN
La diverticulitis recurrente tras la resección es rara, variando entre 1 y 10%.
En general, el avance de la enfermedad diverticular en el resto del colon es aproximadamente el 15%.
El índice de reoperación para la ED va de 2–11% y depende del procedimiento elegido en el momento de la resección. El uso del recto como margen distal disminuye la tasa de recurrencia (comparado con el uso del sigmoides como margen).
Debe tenerse cuidado de descartar otras causas de síntomas y signos sugestivos de enfermedad diverticular, tales como Síndrome de Intestino Irritable (SII) o colitis isquémica.
Asociaciones importantes de la enfermedad diverticular con otras patologías:
• Diverticulitis y enfermedad de Crohn, especialmente en el anciano
• Diverticulosis y SII
• Hasta 30% de los pacientes con ED presentan SII
DIVERTICULITIS DEL LADO DERECHO
En Asia, la diverticulosis es predominantemente un fenómeno del lado derecho, que ocurreen 35–84% de los casos. La temprana edad de comienzo sugiere una base genética, si bien esto está todavía siendo investigado.
La enfermedad diverticular del lado derecho se acompaña también en general de múltiples divertículos, mientras que en el mundo occidental, la enfermedad diverticular del lado derecho es habitualmente debida a un único divertículo.
Diagnóstico
El diagnóstico de enfermedad diverticular sintomática del lado derecho puede ser difícil de distinguir de una apendicitis.
Se puede presentar con:
• Dolor en el hipocondrio derecho
• Náuseas, vómitos, fiebre
• Entre el 26 y 88% de los pacientes el examen clínico muestra una tumoración abdominal
• Es habitual encontrar una leucocitosis, pero es un hallazgo inespecífico.
• La TAC también logra diagnosticar una apendicitis con una sensibilidad de 98%, y una especificidad de 98%.
Tratamiento
• El tratamiento de la enfermedad diverticular del lado derecho sigue el indicado previamente en el Manejo Médico. Las opciones quirúrgicas son las mismas que las previamente subrayadas pero pueden incluir también una diverticulotomía por patología confinada a un área focal o una hemicolectomía derecha.
DIVERTICULITIS SUBAGUDA
La diverticulitis subaguda representa episodios moderados a severos de diverticulitis con cierta resolución con antibióticos y tratamiento conservador, pero sin una resolución completa.
El problema continúa de manera latente con febrícula, dolor en el hipocondrio izquierdo y trastornos de los hábitos intestinales.
DIVERTICULITIS LATENTE
La diverticulitis latente consiste en dolor abdominal y cambios en el hábito intestinal sin fiebre o leucocitosis obvias. Esta afección puede persistir durante 6–12 meses.
La afección a menudo es diagnosticada por la presencia de:
- dolor crónico en el hipocondrio izquierdo
- diverticulosis en la historia y los exámenes de evaluación
- ausencia de signos de diverticulitis
Tratamiento
• La resección sigmoidea logra una resolución completa en 70% de los casos.
ENFERMEDAD DIVERTICULAR EN EL PACIENTE INMUNOCOMPROMETIDO
Entre las afecciones que pueden representar un estado de compromiso inmunológico se incluyen:
- Infección severa
- Corticoides
- Diabetes Mellitus
- Insuficiencia renal (45–50% de los pacientes)
- Neoplasias
- Cirrosis
- Quimioterapia/Agentes inmunosupresores
Los hallazgos clínicos habitualmente son muy sutiles.
Esta afección puede acompañarse de:
• Aumento del índice la tasa de perforaciones libres: 43% (contra 14% en los pacientes no inmunocomprometidos)
• Aumento de la necesidad de cirugía: 58% (contra 33%)
• Aumento de la mortalidad postoperatoria: 39% (contra 2%)
DIVERTÍCULO GIGANTE (COLON)
Es una afección infrecuente, descrita por primera vez por Bonvin y Bronte en 1942.
Se desarrolla en ambos sexos.
Habitualmente ocurre en pacientes mayores de 50 años de edad
En cuanto al tamaño, debe tener un diámetro > 13 cm, y referente a la localización es casi exclusivamente del sigmoides.
El mecanismo es efecto de válvula tipo balón, quedando aire atrapado en el divertículo.
Tipos:
- tipo 1 = pseudodivertículo
- tipo 2 = divertículo verdadero
CIRUGIA LAPAROSCOPICA DE LA DIVERTICULITIS
Desde hace unos años, estas resecciones de colon pueden realizarse por laparoscopia.
En la actualidad, se puede decir que estos tumores deben ser operados por laparoscopia por todas las ventajas que ello aporta.
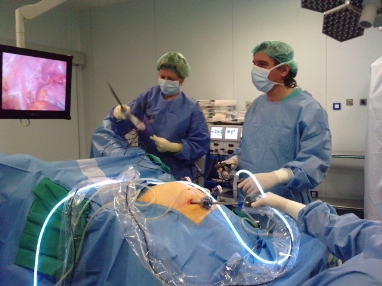
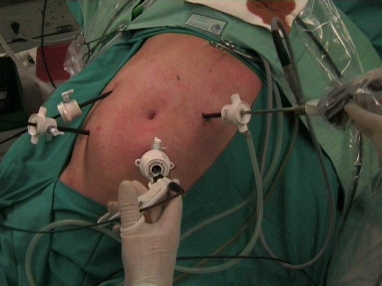
La colectomía laparoscópica consiste en practicar la extracción de una parte del colon, sin abrir el abdomen, trabajando a través de cuatro pequeños orificios (de 5 y 12 mm) por donde se introducen una cámara y el instrumental de disección, corte y sutura necesarios.
El fragmento de intestino grueso se extrae por una pequeña incisión de 5 cm situada la mayoría de las veces en la zona más inferior del abdomen.
Esta cirugía requiere una alta especialización técnica y tecnológica y sobre todo requiere un cirujano con experiencia en cirugía laparoscópica y en la técnica de resección de colon por laparoscópica.
VENTAJAS DE LA COLECTOMIA REALIZADA POR LAPAROSCOPICA
Al hacerse heridas mínimas, el dolor es menor. En consecuencia, la movilización es mayor, mejorando el estado general y de ánimo del paciente, evitando trombosis y embolias, la dinámica respiratoria es mejor, evitando neumonías y complicaciones respiratorias, etc.
Todo ello hace que la recuperación sea más rápida.
Al ser las incisiones tan pequeñas, la posibilidad de infección casi no existe y las eventraciones, o lo que es lo mismo, las hernias en la herida operatoria, desaparecen en la cirugía laparoscópica.
El trato delicado del intestino, mediante pequeñas pinzas, sin agarrarlo con la mano, hace que recupere su movilidad antes, por lo que la ingesta es más precoz y los alimentos se toleran mejor.
Los resultados pueden variar dependiendo del tipo de procedimiento y de la condición total del paciente.
En resumen:
MENOS DOLOR.
MENOS COMPLICACIONES TROMBOEMBÓLICAS.
MENOS COMPLICACIOMES PULMONARES.
MENOS INFECCIONES DE HERIDA.
MENOS EVENTRACIONES.
MENOS CICATRICES.
MEJOR RESULTADO ESTÉTICO.
MENOS ADHERENCIAS.
MEJOR TOLERANCIA DE ALIMENTOS.
MEJOR RECUPERACIÓN.

Resumiendo:
La cirugía laparoscópica es básica en el tratamiento quirúrgico y fundamental para obtener las ventajas de la misma
Nuestro equipo quirúrgico posee una amplia experiencia en cirugía laparoscópica de colon ( 950 colectomías laparoscópicas 1998 – 2013)