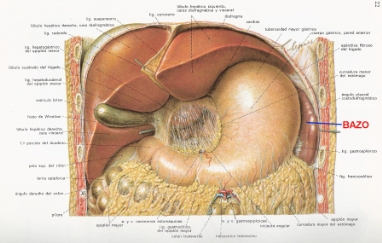
Bazo
El bazo
Es un órgano sólido de unos 75 a 100 grs. de peso ubicado a la izquierda del estómago y por debajo del diafragma.
Su función básica es la hemocateresis (destrucción de glóbulos rojos viejos o dañados y de otros elementos de la sangre como los glóbulos blancos y las plaquetas) y participa en la formación de los linfocitos.
La sobreactividad de esta función se llama hiperesplenismo y provoca anemia, leucopenia y trombocitopenia.
El bazo a su vez está implicado, junto a otros sistemas del organismo, en las funciones de inmunidad y defensa frente a infecciones.
ENFERMEDADES ESPLENICAS
Existen una serie de enfermedades hematológicas que están relacionadas directamente con el bazo y en las cuales la esplenectomía (extirpación del bazo), en ocasiones, se considera como su tratamiento. Entre otras las más importantes son:
- Anemias congénitas
Esferocitosis.
Eliptocitosis.
Piropoiquilocitosis hereditaria.
Déficit de piruvato kinasa
Talasemia mayor
Anemia de células falciformes
- Anemia autoinmune hemolítica
- Síndromes mieloproliferativos crónicos
Leucemia mieloide crónica.
Metaplasia mieloide agnogénica.
Policitemia vera
Trombocitosis esencial.
- Síndromes linfoproliferativos
Leucemia linfoide crónica.
Tricoleucemia.
- Púrpura trombopénica inmune (idiopática) o enfermedad de Werlhof
Se caracteriza por la destrucción de plaquetas por anticuerpos circulantes. Esta destrucción se lleva a cabo en su mayor parte en el bazo.
El síntoma más frecuente es la aparición de pequeñas manchas hemorrágicas en la piel (petequias).
Los niveles sanguíneos de plaquetas se hallan por debajo de 50.000 (normal entre 100.000 y 400.000).
El tratamiento aceptado es la terapia con corticoides durante 6 a 8 semanas. Estaría indicada la esplenectomía en casos de no respuesta a este tratamiento.
- Púrpura trombopénica trombótica o enfermedad de Moschcovitz
Es una enfermedad adquirida que afecta a los capilares y pequeñas arteriolas que se ocluyen por membranas hialinas. Parece que se hallan implicados mecanismos inmunológicos.
La sintomatología consiste en fiebre, hemorragias cutáneas, anemia hemolítica, alteraciones neurológicas e insuficiencia renal. Suele instaurarse de manera brusca y grave.
El tratamiento que ha demostrado mayor eficacia es la combinación de terapia con corticoides y/o plasmaféresis y esplenectomía.
- Hiperesplenismo
- Quistes
Son muy infrecuentes y, generalmente, no producen ningún tipo de síntomas, siendo diagnosticados al realizarse alguna exploración (ecografía, TAC, resonancia magnética...) por otro motivo.
Lo más habitual es que se trate de quistes simples cuyo contenido es acuoso e inofensivo. En otras ocasiones pueden ser quistes hidatídicos que son más peligrosos, pues pueden romperse en la cavidad abdominal y provocar un shock anafiláctico.
Otras lesiones de aspecto quístico que pueden aparecer en el bazo son los hemangiomas.
Aunque es raro, en el bazo, al igual que en cualquier otro órgano, pueden desarrollarse tumores benignos tipo fibromas, adenomas, etc. o malignos tipo sarcomas, etc.
Los quistes hidatídicos deben operarse siempre que presenten signos de estar activos (no calcificados).
Los quistes simples habitualmente no se operan, sólo en casos muy raros cuando son muy grandes y provocan compresión de órganos vecinos.
La extirpación del bazo (esplenectomía) puede realizarse con seguridad por laparoscopia.
- Tumores
Malignos: angiosarcoma, linfomas primarios.
Benignos: hamartoma, linfangiomas, hemangiomas y lipomas.
Metastásicos: raros.
- Enfermedad de Hodgkin y Linfomas
En la enfermedad de Hodgkin el bazo suele estar afectado en un 40% de los casos. Clásicamente se realizaba una exploración quirúrgica de la cavidad abdominal consistente en biopsia hepática, esplenectomía y biopsia de ganglios intraabdominales de diversos territorios para estadificar los linfomas.
Hoy día, gracias a la mejoría de las pruebas de imagen (TAC) y a la de los quimioterápicos, en muchos casos ya no es necesario. No obstante, aún está indicado en pacientes con estadios I y II del tipo esclerosis nodular de la enfermedad de Hodgkin que no presenten síntomas atribuibles a la enfermedad.
- Abscesos esplénicos
- Bazo ectópico o flotante
- Trombosis vena esplénica
- Aneurisma arteria esplénica
- Anemias hemolíticas
Son una serie de enfermedades que se caracterizan por presentar el paciente una anemia debido a una destrucción más acelerada de lo normal de glóbulos rojos. En algunas de ellas como la Esferocitosis hereditaria la esplenectomía es el tratamiento oportuno. En otros casos como en la anemia hemolítica idiopática autoinmune, la esplenectomía puede considerarse en casos de resistencia, dependencia, toxicidad o contraindicación del tratamiento con corticoides.
ESPLENECTOMIA (EXTIRPACION DEL BAZO)
La esplenectomía vía laparoscópica está indicada en el tratamiento de todo tipo de enfermedades hematológicas que requieran una esplenectomía. Además, en caso de tratarse de un linfoma, puede realizarse una exploración de toda la cavidad abdominal, si fuera necesario, mediante técnica laparoscópica.
La extirpación del bazo, esplenectomía por vía laparoscópica, se practica con éxito con ventajas claras, no sólo respecto al dolor y a la rápida recuperación, sino que dada la mejor visualización, puede practicarse con una menor pérdida de sangre.
Las limitaciones están directamente relacionadas al tamaño del órgano y a la presencia de un proceso maligno.
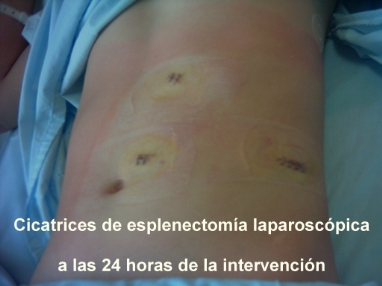
La esplenectomía laparoscópica consiste en realizar la intervención sin abrir el abdomen, trabajando a través de 3 pequeños trócares (orificios) de 5 ó 12 mm, por donde introducimos una cámara y el instrumental necesario para operar, esto nos permite visualizar todo lo que hacemos en un monitor de televisión. Durante la intervención se procede a extirpar el bazo o solucionar sus problemas vasculares (aneurismas).
Este tipo de cirugía requiere una alta cualificación técnica por parte del cirujano con experiencia en cirugía laparoscópica avanzada (precisa formación específica para ello) y una especial dotación tecnológica del centro donde se realiza (se precisan suturas automáticas, bisturí armónico, instrumental específico, etc.)
VENTAJAS DE LA ESPLENECTOMIA REALIZADA POR LAPAROSCOPIA
Al hacerse heridas muy pequeñas, el dolor es menor. En consecuencia, la recuperación es mucho más rápida, mejorando la movilización precoz, estado general y de ánimo del paciente, evitando o disminuyendo complicaciones potencialmente graves (trombosis, embolias, neumonías, complicaciones respiratorias, etc)
Al ser las incisiones tan pequeñas, la posibilidad de infección casi no existe y las eventraciones (las hernias en la herida operatoria), las cuales pueden superar el 40% en la cirugía abierta, desaparecen en la cirugía laparoscópica.
El trato delicado del intestino y de la cavidad abdominal en general, mediante pequeñas pinzas, sin agarrarlo con la mano, hace que recupere su movilidad antes, por lo que la ingesta es más precoz y los alimentos se toleran mejor.
VER VIDEO : ESPLENECTOMIA LAPAROSCOPICA POR PTI ![]()
VER VIDEO : Esplenectomia laparoscópica mano-asistida en gran esplenomegalia por linfoma esplenico ![]()
En resumen:
1 - Menos dolor postoperatorio.
2 - Menos infección.
3 - Menos hernias.
4 - Ingesta precoz.
5 - Movilización temprana
6 - Menos hospitalización.
7 - Recuperación precoz.
8 - Mejor resultado estético.
Vacunacion postesplenectomia
Tras la esplenectomía pueden aparecer complicaciones tromboembólicas e infecciosas en el 2-5% de los casos. El riesgo persiste toda la vida, aunque es de especial relevancia en los dos primeros años y en relación inversa a la edad. Destaca además la extrema gravedad de las infecciones, con una mortalidad del 25 al 50% (10 veces mayor que en no esplenectomizados).
No se conoce la función esplénica de las esplenectomías parciales y los autotrasplantes de bazo, por lo que las medidas para prevenir la infección son las mismas que en la esplenectomía total.
Debido a la disminución en la síntesis de inmunoglobulinas existe una mayor susceptibilidad frente a bacterias encapsuladas: Streptococcus pneumoniae (el más frecuente, un 50% de los casos), Haemophilus influenzae (20-30% infecciones) y Neisseria meningitidis y otros agentes como Babesia y Capnocytophaga canimorsus (bacilo DF2), este último asociado a mordeduras de perro.
CONSIDERACIONES A TENER EN CUENTA:
- En esplenectomías programadas se aconseja administrar las vacunas recomendadas al menos 15 días antes de la intervención, ya que la respuesta inmune es mejor y si es posible preferentemente unas 6 semanas antes.
- En caso de realizarse la vacunación tras la esplenectomía, se deberá esperar al menos dos semanas para superar la inmunodepresión temporal provocada por la intervención quirúrgica.
- Antecedentes alérgicos (no anafilaxia a ningún componente de las vacunas).
- Si recibiera un tratamiento con inmunoglobulinas, esperar 3 meses para la aplicación de vacunas con gérmenes vivos.
- Si recibieron transfusiones, esperar 5 meses para la administración de la vacuna contra la varicela y 6 meses para otras vacunas de gérmenes vivos.
Se toma como fecha 0 el día de la realización de la esplenectomía.
CALENDARIO DE VACUNACIONES
- Vacuna antiPneumocócica polivalente: dosis 1 mes postesplenectomía; dosis de recuerdo 3-5 años
- Vacuna antiHaemophilus influenzae: 2 dosis (1 y 3 meses postesplenectomía)
- Vacuna Antimeningocócica conjugada: 1 dosis (1 mes postesplenectomía)
Streptococcus pneumoniae:
Es el agente causal más frecuente de infección en esplenectomizados, presentándose con mayor frecuencia en forma de neumonía con sepsis en el adulto y meningitis septicémica en el niño. La vacuna neumocócica 23-valente cubre el 90% de los serogrupos causantes de infección y genera anticuerpos en el 70% de los pacientes esplenectomizados, con niveles comparables a los de sujetos sanos de la misma edad.
No debe administrarse en mujeres embarazadas, aunque en situaciones de riesgo puede valorarse la vacunación, teniendo en cuenta que se desconocen los posibles efectos sobre el feto.
Puede administrarse al mismo tiempo que otras vacunas, aunque en lugares distintos. La dosis es de 0,5 ml por vía intramuscular o subcutánea en el deltoides. Sólo una cuarta parte de los vacunados presentan reacciones adversas locales, leves y de corta duración (dolor en el punto de inyección, eritema local, tumoración). Es muy infrecuente la aparición de anafilaxia. Se han descrito casos ocasionales de trombocitopenia, alteraciones neurológicas y síndrome de Guillain-Barré, aunque la relación de causalidad con la vacuna no se ha podido establecer.
Independientemente del momento de la vacunación, estos pacientes deben recibir una dosis de recuerdo cada 3-5 años.
Haemophilus influenzae:
Es el segundo agente en frecuencia de infecciones invasivas, pudiendo alcanzar incidencias de sepsis letal del 2-7%, lo cual supone un riesgo 540 veces mayor que en la población general. Las vacunas sólo son eficaces para la prevención de la enfermedad invasora por Hib, pero no lo son para la profilaxis de las enfermedades invasoras originadas por otros serotipos y de las infecciones producidas por cepas no capsuladas. La vacunación disminuye también el número de portadores nasofaríngeos de Hib y por tanto la colonización en los no vacunados, hecho que tiene un efecto beneficioso sobre los no inmunizados al disminuir las probabilidades de contraer la enfermedad (al haber menos focos de contagio), es decir, adquieren la denominada “inmunidad de rebaño o de grupo”.
Debe administrarse mediante inyección intramuscular preferentemente en la zona del vasto externo (región anterolateral del muslo), y a partir de los 2 años de edad, en la región deltoidea.
Se puede administrar con otras vacunas aunque en lugares anatómicos diferentes y distintas jeringas.
Los efectos adversos son en general leves. Las reacciones locales en forma de edema y eritema en la zona de la inyección se presentan en más del 10% de los casos y se resuelven en 24h. Rara vez produce fiebre o irritabilidad.
Se puede utilizar cualquier preparado comercial de vacuna conjugada en la serie vacunal, es decir, la intercambiabilidad de las vacunas en la primovacunación o en la revacunación, no disminuye la inmunogenicidad ni aumenta la reactogenicidad.
Meningococo:
Es el tercer agente encapsulado en frecuencia en pacientes aesplénicos, generando a menudo infecciones invasivas.
Se administra una sola dosis de 0,5ml de vacuna por vía intramuscular en la región deltoidea. Se puede contemplar una dosis suplementaria de vacuna en los viajeros a países de endemicidad elevada una vez transcurridos 4-5 años de la primovacunación. No existe interferencia en la administración simultánea con otras vacunas, únicamente se recomienda administrarla en lugares diferentes.
No presenta contraindicaciones específicas, excepto alergia al timerosal, que se usa como conservante de la vacuna. En general no está contraindicada en embarazadas, pudiendo usarse cuando el riesgo de infección sea alto.
Los efectos adversos son infrecuentes. Se han comunicado reacciones locales leves y transitorias, como dolor, eritema e induración a las 24-48 h de la administración en el 2,5% de los casos. En el 10-30% de los vacununados se producen reacciones sistémicas moderadas, como escalofríos e irritabilidad, con aparición de fiebre sólo en el 1-2% de las inmunizaciones. Es excepcional la aparición de reacciones anafilácticas.
Gripe:
La vacunación antigripal está recomendada anualmente, ante el mayor riesgo de estos pacientes de complicaciones infecciosas de la misma. Las personas que convivan con el paciente y el personal sanitario que los asista deberían también vacunarse.
La dosis es única, 0,5 ml. (en niños menores de 9 años se recomiendan dos dosis con un intervalo de cuatro semanas entre ellas). Se administra en el deltoides, y en la cara anterolateral del muslo en los niños de corta edad. Se pueden emplear otras vacunas de forma simultánea, aunque en distintos sitios de inyección y con diferente aguja. Se puede dar en cualquier momento en que la gripe tenga actividad en la comunidad, generalmente hasta finales de marzo. La máxima protección se consigue administrando la vacuna en octubre y mediados de noviembre. Se puede utilizar a partir de los seis meses de edad.
Hay que tener precaución en la utilización de la vacuna en personas hipersensibles a la proteína del huevo o timerosal o antecedentes de Guillain-Barré.
OTRAS RECOMENDACIONES DE INTERÉS
Si el paciente sufre mordedura por un animal realizará profilaxis con amoxicilina-clavulánico 30mg/Kg/día, repartidos cada 8 horas, durante 5 días .
Ante cualquier enfermedad debe contactar inmediatamente con el médico. Si el paciente no tiene un acceso fácil y rápido al médico (campamentos, excursiones, etc) debe ir provisto de amoxicilina o amoxicilina-clavulánico y tomar el antibiótico siempre que le aparezca fiebre u otro signo o síntoma de infección.
Ante un viaje, los pacientes deben ser advertidos del aumento de riesgo de malaria, siendo esencial la quimioprofilaxis.
Aquellos pacientes que tengan contacto con animales deben ser advertidos del aumento de riesgo de babesiosis, producida por la mordedura de la garrapata. Se presenta con fiebre, fatiga y anemia hemolítica. El diagnóstico es por visualización del parásito en sangre y serología específica. La quinina (con/sin clindamicina) es generalmente un tratamiento efectivo.
En personas que conviven con imunodeprimidos está contraindicada la vacuna oral de la polio (VPO) debido a la transmisión de virus vacunales a la persona inmunodeprimida.
Más informacion http://www.revbiomed.uady.mx/pdf/rb061718.pdf