Cancer de recto - LaparoscopiaBilbao
Menu Principal:
- Página de inicio
- Presentación
- Equipo médico
-
LAPAROSCOPIA
- Generalidades
- ESOFAGO
- ESTOMAGO
- VESICULA Y VIA BILIAR
- COLON
- CIRUGIA URGENTE - ABDOMEN AGUDO
- HIGADO - PANCREAS - BAZO
- OBESIDAD MORBIDA
- GLANDULA SUPRARRENAL
- DIAGNOSTICA
- ENDOSCOPIA
- VIDEOS
- Donde estamos y teléfonos
- Compañias asociadas
- Enlaces de interés
Cancer de recto
El cáncer de recto es una enfermedad por la cual se forman células cancerosas (malignas) en los tejidos del recto.
Anatomía
El recto forma parte del aparato digestivo.
El aparato digestivo procesa los nutrientes de los alimentos y guarda los desechos hasta que son expulsados del cuerpo.
El aparato digestivo está formado por el esófago, el estómago y los intestinos delgado y grueso.
Los primeros 180 cm del intestino grueso se llama colon, mientras que los últimos 15 cm constituyen el recto y el conducto anal.
El conducto anal termina en el ano (abertura del recto hacia el exterior del cuerpo).
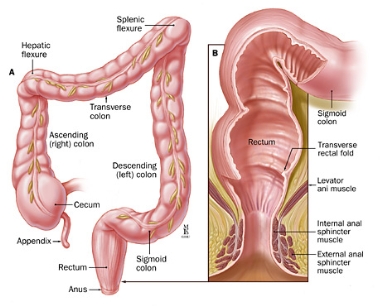
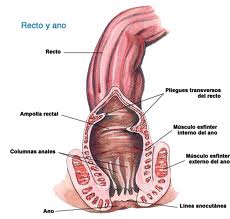
El recto está ubicado dentro de la pelvis y se extiende desde la mucosa transicional de la línea dentada anal hasta el colon sigmoideo en el reflejo del peritoneo.
Observado mediante sigmoidoscopia rígida, el recto mide entre 10 cm y 15 cm desde el borde del ano.
Habitualmente, la localización de un tumor de recto se indica por la distancia entre el borde del ano, la línea dentada o el anillo anorrectal, y el borde inferior del tumor, con mediciones que difieren según se use un endoscopio rígido o flexible, o un examen digital.
EPIDEMIOLOGIA
La edad y los antecedentes familiares pueden afectar el riesgo de padecer de cáncer de recto.
Cualquier cosa que aumenta la posibilidad de contraer una enfermedad se llama factor de riesgo. Tener un factor de riesgo no significa que se va a padecer de cáncer; no tener un factor de riesgo no significa que no se va a padecer de cáncer.
Las personas que piensan que pueden estar en riesgo deben consultar el tema con su médico.
Es difícil separar las consideraciones epidemiológicas del cáncer de recto de las del cáncer de colon porque los estudios epidemiológicos con frecuencia consideran como una sola entidad el cáncer de colon y el de recto (es decir, cáncer colorrectal).
En el ámbito mundial, el cáncer colorrectal es la tercera forma más común de cáncer.
En 2000, el cáncer colorrectal representó 9,4% de los cánceres nuevos en todo el mundo, con 945.000 casos diagnosticados, y 7,9% de las defunciones en todo el mundo, con 492.000 defunciones.
El cáncer colorrectal afecta tanto a hombres como a mujeres de forma casi igual.
Los adenocarcinomas constituyen la mayoría de los tumores de recto.
Los tumores poco frecuentes, como los tumores carcinoides, los linfomas y los tumores neuroendocrinos, representan menos de 3% de los tumores colorrectales.
Los tumores del estroma gastrointestinal se pueden presentar en el recto.
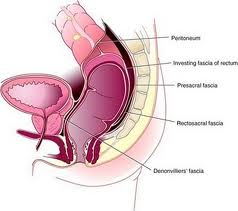
La distancia del tumor desde la musculatura del esfínter anal tiene consecuencias sobre la capacidad de llevar a cabo cirugías para preservar el esfínter.
Las restricciones óseas de la pelvis limitan el acceso quirúrgico al recto y ello resulta en una probabilidad menor de obtener márgenes ampliamente negativos y un riesgo más alto de recidiva local.
FACTORES DE RIESGO DE CANCER DE RECTO
Tener 40 años de edad o más.
Factores genéticos de riesgo
Las personas con ciertos trastornos en un gen único conocido tienen un aumento del riesgo de contraer cáncer de recto. Los trastornos en el gen único relacionados con síndromes conocidos representan entre 10 y 15% de los cánceres colorrectales.
El síndrome de cáncer colorrectal hereditario y algunos de los genes involucrados incluyen los siguientes:
-
* Cáncer colorrectal sin poliposis hereditario (CCSPH) o síndrome de Lynch: genes de reparación de errores de emparejamiento (REE).
-
* Poliposis adenomatosa familiar (PAF): gen APC.
* Síndrome de Turcot: gen APC; genes de REE.
* Poliposis adenomatosa familiar atenuada (PAFA): gen APC.
* Síndrome poliposo hiperplásico: genes BRAF y KRAS2.
-
* Síndrome de Peutz-
* Síndrome de poliposis juvenil: genes SMAD4 o DPC4, y BMPR1A.
* Síndrome de Cowden: gen PTEN.
* Síndrome de Ruvalcaba–Myhre–Smith: gen PTEN.
* Síndrome de poliposis mixta hereditario.
El CCSPH, resultado de defectos de los genes de REE representa la forma más común de cáncer colorrectal hereditario y constituye de 3 al 5% de todas las neoplasias malignas colorrectales.
Otros factores de riesgo:
Entre las afecciones más comunes con un aumento del riesgo se incluyen las siguientes:
-
-
-
Estos grupos de riesgo alto constituyen solo 23% de todos los cánceres colorrectales.
La limitación del tamizaje o los exámenes de detección temprana del cáncer solo a estos grupos de riesgo alto impediría detectar la mayoría de los cánceres colorrectales.
Entre los signos posibles de cáncer de recto se incluyen cambios en los hábitos intestinales o sangre en la materia fecal.
Estos y otros síntomas pueden ser causados por cáncer de recto. Otras enfermedades pueden ocasionar los mismos síntomas.
SINTOMAS DEL CANCER DE RECTO
Se debe consultar con el médico si se presenta alguno de los siguientes problemas:
-
-
-
-
-
-
-
-
-
-
-
-
-
Con excepción de los síntomas obstructivos, los síntomas del cáncer de recto no se correlacionan necesariamente con el estadio de la enfermedad ni significan un diagnóstico en particular.
El examen físico puede revelar una masa palpable o sangre brillante en el recto.
En el caso de enfermedad metastásica, pueden estar presente signos de adenopatía, hepatomegalia o pulmonares.
El examen de laboratorio puede revelar anemia por carencia de hierro y anomalías funcionales de los electrolitos y el hígado.
DIAGNOSTICO DEL CANCER DE RECTO
Para detectar y diagnosticar el cáncer de recto, se utilizan pruebas que examinan el recto y el colon:
-
También se toman los antecedentes de los hábitos de salud del paciente, así como los antecedentes médicos de sus enfermedades y tratamientos anteriores.
-
-
-
-
Se pueden usar las siguientes pruebas:
* Prueba de reacción en cadena de la polimerasa de transcripción inversa (RCP-
* Estudio inmunohistoquímico: prueba de laboratorio en la que se agrega una sustancia, como un anticuerpo, un tinte o un radioisótopo a una muestra de tejido para verificar si tiene ciertos antígenos. Este tipo de estudio se usa para determinar la diferencia entre distintos tipos de cáncer.
-
CLASIFICACION HISTOLOGICA DEL CANCER DE RECTO
La clasificación de los tumores del colon y el recto de la Organización Mundial de la Salud (OMS) incluye las siguientes categorías:
* Tumores epiteliales
*Adenoma:
-
-
-
-
* Neoplasia intraepitelial (displasia) relacionada con enfermedades inflamatorias crónicas:
-
-
* Carcinoma:
-
-
-
-
-
-
-
* Carcinoide (neoplasia neuroendocrina bien diferenciada):
-
-
-
* Carcinoma-
* Tumores no epiteliales
-
-
-
-
-
-
-
-
* Linfomas malignos
-
-
-
-
-
Los adenocarcinomas constituyen la vasta mayoría de cánceres de recto. Se calcula que otros tipos histológicos de cáncer colorrectal constituyen entre 2 y 5% de los tumores colorrectales
OPCIONES DE TRATAMIENTO
Ciertos factores afectan el pronóstico (probabilidad de recuperación) y las opciones de tratamiento.
El pronóstico (probabilidad de recuperación) y las opciones del tratamiento dependen de los siguientes aspectos:
A -
B -
C -
D -
E -
F -
G -
A -
Una vez diagnosticado el cáncer de recto, se realizan pruebas para determinar si las células cancerosas se diseminaron dentro del recto o hasta otras partes del cuerpo.
El proceso utilizado para determinar si el cáncer se diseminó dentro del recto o hasta otras partes del cuerpo se llama estadificación. La información que se reúne durante el proceso de estadificación determina el estadio de la enfermedad. Es importante conocer el estadio de la enfermedad a fin de planificar el tratamiento.
La estadificación precisa proporciona información clave sobre la localización y el tamaño del tumor primario en el recto, y el tamaño, número y localización de cualquier metástasis.
La estadificación inicial precisa puede influir en el tratamiento al ayudar a determinar el tipo de intervención quirúrgica y la elección de la terapia neoadyuvante a fin de potenciar al máximo la probabilidad de una resección con márgenes claros. En el caso del cáncer primario de recto, las pruebas de imágenes de la pelvis ayudan a determinar la profundidad de la invasión tumoral, la distancia desde el complejo del esfínter, la posibilidad de lograr márgenes circunferenciales (radiales) negativos y el compromiso de los ganglios linfáticos locorregionales o los órganos adyacentes.
En el proceso de estadificación, se pueden utilizar las siguientes pruebas y procedimientos:
-
-
-
-
Es un procedimiento mediante el cual se toma una serie de imágenes detalladas del interior del cuerpo, como el abdomen, la pelvis o el pecho, desde ángulos diferentes. Las imágenes son creadas por una computadora conectada a una máquina de rayos X. Se inyecta un tinte en una vena o se ingiere, a fin de que los órganos o los tejidos se destaquen más claramente. Este procedimiento también se llama tomografía computada, tomografía computarizada o tomografía axial computarizada.
-
Es un procedimiento para el que usa un imán, ondas de radio y una computadora para crear imágenes detalladas de áreas internas del cuerpo. Este procedimiento también se llama imágenes por resonancia magnética nuclear (IRMN).
-
Es un procedimiento en el cual se introduce un endoscopio o una sonda rígida en el cuerpo a través del recto. El endoscopio o la sonda tiene una luz y una lente para observar. Se usa un dispositivo en el extremo para hacer rebotar ondas sonoras de alta energía (ultrasónicas) en los tejidos o los órganos internos y crear ecos. Los ecos forman una imagen de los tejidos del cuerpo que se llama sonograma. Este procedimiento también se llama endoecografía.
-
Es un procedimiento para encontrar células de tumores malignos en el cuerpo. Se inyecta en una vena una cantidad pequeña de glucosa (azúcar) radiactiva. El explorador TEP rota alrededor del cuerpo y toma una imagen de los lugares del cuerpo que absorben la glucosa. Las células de tumores malignos tienen aspecto más brillante en la imagen porque son más activas y absorben más glucosa que las células normales.
-
Es una prueba (en el análisis de sangre) mediante la que se mide la concentración de CEA en la sangre. Tanto las células cancerosas como las células normales liberan CEA en la sangre. Cuando se encuentra cantidades más altas que las normales, puede ser una indicación de cáncer de recto u otras afecciones.
B -
El cáncer se disemina en el cuerpo de tres maneras:
-
-
-
Cuando las células cancerosas se separan del tumor primario (original) y circulan a través de la linfa o la sangre hasta otros lugares del cuerpo, se puede formar otro tumor (secundario). Este proceso se llama metástasis. El tumor secundario (metastásico) es el mismo tipo de cáncer que el tumor primario. Por ejemplo, si el cáncer de mama se disemina hasta los huesos, las células cancerosas de los huesos son en realidad células de cáncer de mama. La enfermedad es cáncer metastásico de mama, no cáncer del hueso.
Las decisiones de tratamiento se deben tomar más con referencia al sistema de estadificación TNM que al esquema de clasificación antiguo de Dukes o al Astler-
Se recomienda que se examinen por lo menos 12 ganglios linfáticos en pacientes de cáncer de colon y recto para confirmar la ausencia de compromiso ganglionar causado por el tumor. Esta recomendación considera que el número de ganglios linfáticos que se examina refleja tanto la intensidad de la disección mesentérica linfovascular en el momento de la resección quirúrgica, como la identificación patológica de ganglios en el espécimen. En estudios retrospectivos, se demostró que el número de ganglios linfáticos examinados durante la cirugía del colon y de recto se puede relacionar con el desenlace para el paciente.
El sistema de estadificación no se aplica a las siguientes histologías:
Sarcoma.
Linfoma.
Tumores carcinoides.
Melanoma.
Definiciones TNM
El AJCC designó los estadios mediante la clasificación TNM para definir el cáncer de recto. Se usa la misma clasificación tanto para el estadio clínico como patológico.
Tumor primario (T)
TX No se puede evaluar el tumor primario.
T0 No hay prueba de tumor primario.
Tis Carcinoma in situ: intraepitelial o invasión de la lámina propia.
T1 El tumor invade la submucosa.
T2 El tumor invade la muscularis propia.
T3 El tumor invade los tejidos pericolorrectales a través de la muscularis propia.
T4a El tumor penetra la superficie del peritoneo visceral.
T4b El tumor invade directamente o se adhiere a otros órganos o estructuras.
Las clasificaciones V y L se deben usar para identificar la presencia o ausencia de invasión vascular o linfática, mientras que el factor específico PN se debe usar para la invasión perineural.
Ganglios linfáticos regionales (N)
NX No se pueden evaluar los ganglios linfáticos regionales.
N0 No hay metástasis en los ganglios linfáticos regionales.
N1 Hay metástasis en 1 a 3 ganglios linfáticos regionales.
N1a Metástasis en un ganglio linfático regional.
N1b Metástasis en 2 a 3 ganglios linfáticos regionales.
N1c Depósito(s) tumoral(es) en los tejidos de la subserosa, mesentéricos o pericólicos no peritonealizados, o tejidos perirrectales sin metástasis en los ganglios regionales.
N2 Metástasis en = 4 ganglios linfáticos regionales.
N2a Metástasis en 4 a 6 ganglios linfáticos regionales.
N2b Metástasis en = 7 ganglios linfáticos regionales.
Metástasis a distancia (M)
M0 No hay metástasis a distancia.
M1 Metástasis a distancia.
M1a Metástasis está confinada a un órgano o sitio (es decir, hígado, pulmón, ovario, ganglio no regional).
M1b Metástasis en más de un órgano o sitio, o el peritoneo.
Se utilizan los siguientes estadios para el cáncer de recto:
-
Tis N0 M0
En el estadio 0, se encuentran células anormales en la mucosa (la capa más interna) de la pared del recto. Estas células anormales se pueden volver cancerosas y diseminarse. El estadio 0 también se llama carcinoma in situ.
-
T1 N0 M0
T2 N0 M0
En el estadio I, el cáncer se formó en la mucosa (capa más interna) de la pared rectal y se diseminó hasta la submucosa (capa de tejido debajo de la mucosa). El cáncer se puede haber diseminado hasta la capa muscular de la pared del recto.
-
El cáncer del recto en estadio II se divide en estadio IIA, estadio IIB y estadio IIC.
-
-
-
-
El cáncer del recto en estadio III se divide en estadio IIIA, estadio IIIB y estadio IIIC.
-
T1–T2 N1/N1c M0
T1 N2a M0
El cáncer se puede haber diseminado a través de la mucosa (capa más interna) de la pared rectal hasta la submucosa (capa de tejido debajo de la mucosa) y se puede haber diseminado hasta la capa muscular de la pared rectal.
El cáncer se diseminó:
* hasta por lo menos uno, pero no más de tres, ganglios linfáticos cercanos o se formaron células cancerosas en los tejidos cercanos a los ganglios linfáticos,
* o el cáncer se diseminó a través de la mucosa (capa más interna) de la pared rectal hasta la submucosa (capa de tejido debajo de la mucosa).
* o se diseminó hasta por lo menos cuatro, pero no más de seis, ganglios linfáticos cercanos.
-
T3–T4a N1/N1c M0
T2–T3 N2a M0
T1–T2 N2b M0
* El cáncer se diseminó a través de la capa muscular de la pared rectal hasta la serosa (capa más externa) de la pared rectal o se diseminó a través de la serosa, pero no llegó hasta los órganos cercanos.
* El cáncer se diseminó hasta por lo menos uno, pero no más de tres ganglios linfáticos cercanos, o se formaron células cancerosas en los tejidos cercanos a los ganglios linfáticos, o
* El cáncer se diseminó hasta la capa muscular de la pared rectal o hasta la serosa (capa más externa) de la pared rectal.
* El cáncer se diseminó hasta por lo menos cuatro, pero no más de seis, ganglios linfáticos cercanos, o
* El cáncer se diseminó a través de la mucosa (capa más interna) de la pared rectal hasta la submucosa (capa de tejido debajo de la mucosa) y se puede haber diseminado hasta la capa muscular de la pared rectal. El cáncer se diseminó hasta siete o más ganglios linfáticos cercanos.
-
T4a N2a M0
T3–T4a N2b M0
T4b N1–N2 M0
* El cáncer se diseminó a través de la serosa (capa más externa) de la pared rectal, pero no se diseminó hasta los órganos cercanos.
* El cáncer se diseminó hasta cuatro, pero no más de seis, ganglios linfáticos cercanos, o
* El cáncer se diseminó a través de la capa muscular de la pared rectal hasta la serosa (capa más externa) de la pared rectal o se diseminó a través de la serosa, pero no se diseminó hasta órganos cercanos.
* El cáncer se diseminó hasta siete o más ganglios linfáticos, o
* El cáncer se diseminó a través de la serosa (capa más externa) de la pared rectal y se extendió hasta los órganos cercanos.
* El cáncer se diseminó hasta uno o más ganglios linfáticos cercanos, o se formaron células cancerosas en los tejidos cercanos a los ganglios linfáticos.
-
El cáncer del recto en estadio IV se divide en estadio IVA y estadio IVB.
Estadio IVA:
Cualquier T Cualquier N M1a
El cáncer se puede haber diseminado a través de la pared rectal y se puede haber expandido hasta los órganos o ganglios linfáticos cercanos. El cáncer se diseminó hasta un órgano que no está cerca del recto, como el hígado, el pulmón o el ovario, o hasta un ganglio linfático lejano.
Estadio IVB:
Cualquier T Cualquier N M1b
El cáncer se puede haber diseminado a través de la pared rectal y se puede haber extendido hasta los órganos o ganglios linfáticos cercanos. El cáncer se expandió hasta más de un órgano que no está cerca del recto o hacia el revestimiento de la pared abdominal.
-
Es el cáncer que reaparece después de haber sido tratado. El cáncer puede volver al recto o a otras partes del cuerpo, como el colon, la pelvis, el hígado o los pulmones.
TRATAMIENTO
Aspectos generales de las opciones de tratamiento
Debido a un mayor riesgo de recidiva local (reaparición del tumor) y un pronóstico general más precario, el tratamiento de cáncer de recto varía en algo del de cáncer de colon. Las diferencias incluyen la técnica quirúrgica, el uso de radioterapia y el método de administración de la quimioterapia.
Además de determinar la intención de la cirugía del cáncer de recto (es decir, curativa o paliativa), es importante considerar aspectos terapéuticos relacionados con el mantenimiento o restauración de las funciones normales del esfínter anal, genitourinarias y sexuales.
El abordaje de tratamiento del cáncer de recto debe ser multimodal e incluir un equipo multidisciplinario de especialistas en oncología con pericia en gastroenterología, oncología médica, oncología quirúrgica, radiooncología y radiología.
Hay diferentes tipos de tratamiento disponibles para los pacientes de cáncer de recto.
Algunos tratamientos son estándar (el tratamiento actualmente usado) y otros se encuentran en evaluación en ensayos clínicos.
Se utilizan tres tipos de tratamiento estándar:
1/ Cirugía
La cirugía es el tratamiento más común para todos los estadios del cáncer de recto.
El abordaje quirúrgico del tratamiento varía según la ubicación, el estadio y la presencia o ausencia de características de riesgo alto (es decir, márgenes positivos, invasión linfovascular, invasión perineural e histología precariamente diferenciada) y puede incluir los siguientes procedimientos:
-
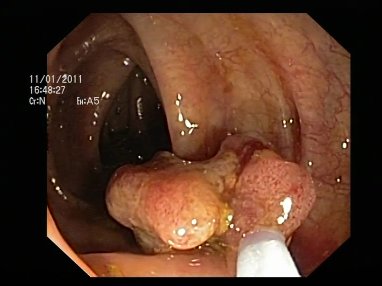
-
*Escisión local (EL) transanal y microcirugía endoscópica transanal (TEM) para determinados cánceres de recto estadificados clínicamente como T1/T2 N0.
-
-
-
EMT por vía de resección abdominoperineal (Amputación rectal) para pacientes que no son aptos para operaciones de preservación del esfínter que dejan a los pacientes con una colostomía terminal permanente.
Tratamiento quirúrgico específico según el estadio
El tratamiento primario de los pacientes de cáncer de recto es la resección quirúrgica del tumor primario.
La escisión local de los tumores en estadio clínico T1 es una técnica quirúrgica aceptable para determinados pacientes minuciosamente seleccionados en forma apropiada.
Una escisión mesorrectal es el tratamiento preferido para todos los tumores, excepto los T1.
Pacientes de tumores T2 pueden ser aptos para una escisión local.
A pesar de que la terapia postoperatoria para pacientes de cáncer de recto en estadios II o III sigue siendo una opción aceptable, actualmente se prefiere la terapia neoadyuvante para cáncer de recto usando quimiorradiación preoperatoria para los pacientes con enfermedad en estadio II y estadio III.
Los beneficios de la quimiorradioterapia neoadyuvante incluyen:
-
-
-
Se pueden lograr índices de respuestas patológicas completas en 10 a 25% de los pacientes con quimiorradioterapia preoperatoria. Sin embargo, la radioterapia preoperatoria se relaciona con un aumento de complicaciones en comparación con la cirugía sola. Algunos pacientes con cánceres de riesgo más bajo de recidiva local se podrían tratar adecuadamente con cirugía y quimioterapia adyuvante.
La quimiorradiación preoperatoria es el tratamiento estándar para los pacientes estadificados clínicamente con enfermedad T3/T4 o enfermedad N1
La quimiorradiación postoperatoria se recomienda para los pacientes de carcinoma de recto en estadios II y III.
La polipectomía sola para la curación se puede usar en ciertos casos en los que los pólipos con cáncer invasor se pueden resecar completamente con márgenes claros y tienen características histológicas favorables.
Para los pacientes de cánceres avanzados de recto en la parte media a superior, el tratamiento preferido podría consistir en una RAB seguida de la creación de una anastomosis colorrectal.
Sin embargo, para cánceres de recto localmente avanzados en los que se indica la resección radical, generalmente es preferible una excisión mesorrectal total con preservación de nervios autónomos mediante resección anterior baja de recto o amputación abdominoperineal de recto.
A pesar de que el tratamiento postoperatorio de los pacientes en estadios II o III de cáncer de recto sigue siendo una opción aceptable, la terapia neoadyuvante para cáncer de recto con quimiorradiación preoperatoria es la opción preferida actualmente.
Grado de comprobación: Los beneficios de la quimiorradiación neoadyuvante incluyen regresión tumoral, descenso de estadio y mejor resecabilidad, así como un índice más alto de preservación del esfínter y control local.
Se pueden lograr índices de respuesta patológicas completas de 10 a 25% con quimiorradioterapia preoperatoria.
Sin embargo, la radioterapia preoperatoria se relaciona con un aumento de complicaciones cuando se la compara con la cirugía sola. Algunos pacientes con cánceres de riesgo más bajo de recidiva local se podrían tratar adecuadamente con cirugía y quimioterapia adyuvante.
Después de extirpar el cáncer, el cirujano llevará a cabo uno de los siguientes procedimientos:
-
-
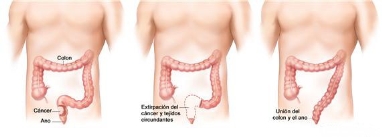
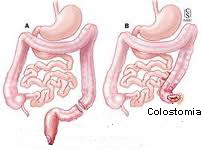
Se puede administrar radioterapia o quimioterapia antes de la cirugía para reducir el tamaño del tumor, facilitar la extracción del cáncer y disminuir problemas de control intestinal después de la cirugía. El tratamiento administrado antes de la cirugía se llama terapia neoadyuvante.
Aunque el médico extraiga todo el cáncer que se puede ver en el momento de la operación, algunos pacientes pueden recibir radioterapia o quimioterapia después de la cirugía para eliminar cualquier célula cancerosa que haya quedado. El tratamiento que se administra después de la cirugía para disminuir el riesgo de que el cáncer reaparezca se llama terapia adyuvante.
2/ Radioterapia
La radioterapia es un tratamiento que utiliza rayos X de alta energía u otros tipos de radiación para destruir células cancerosas. Hay dos tipos de radioterapia. La radioterapia externa utiliza una máquina fuera del cuerpo que envía la radiación hacia cáncer. La radioterapia interna utiliza una sustancia radiactiva sellada en agujas, semillas, cables o catéteres que se colocan directamente en el cáncer o cerca del mismo. La forma en que se administre la radioterapia depende del tipo y el estadio del cáncer que se está tratando.
3/ Quimioterapia
La quimioterapia es un tratamiento del cáncer que utiliza medicamentos para interrumpir el crecimiento de células cancerosas, mediante su destrucción o evitando su multiplicación. Cuando la quimioterapia se administra oralmente o se inyecta en una vena o músculo, los medicamentos ingresan al torrente sanguíneo y afectan a células cancerosas en todo el cuerpo (quimioterapia sistémica).
Actualmente, el tratamiento posoperatorio aceptable para los pacientes de cáncer de recto en estadios II o III no inscritos en ensayos clínicos incluye una infusión continua de 5-
Un análisis de los pacientes tratados con quimioterapia posoperatoria y radioterapia indica que estos pacientes pueden padecer de más disfunción intestinal crónica en comparación con los que se someten a resección quirúrgica sola.
Se están probando otros tipos de tratamiento en ensayos clínicos.
Toxicidad del tratamiento
Los efectos secundarios agudos de la radioterapia pélvica para pacientes de cáncer de recto son principalmente el resultado de la toxicidad en el aparato digestivo, se autolimitan al paciente y, habitualmente, se resuelven de forma espontánea entre 4 y 6 semanas después de completado el tratamiento.
El objeto de mayor preocupación es el potencial de morbilidad tardía después del tratamiento de cáncer de recto. Los pacientes sometidos a procedimientos quirúrgicos intensivos para el cáncer de recto pueden padecer de síntomas crónicos, en particular si hay una deficiencia del esfínter anal.
Los pacientes tratados con radioterapia adyuvante parecen presentar:
-
-
-
Pueden necesitarse pruebas de seguimiento.
Algunas de las pruebas que se usaron para diagnosticar el cáncer o para determinar el estadio del cáncer se pueden repetir.
Algunas pruebas se repiten para asegurarse que el tratamiento es eficaz. Las decisiones acerca de seguir, cambiar o suspender el tratamiento se pueden basar en los resultados de estas pruebas. Esto a veces se llama reestadificación.
Algunas de las pruebas se seguirán repitiendo esporádicamente después de terminar el tratamiento. Los resultados de estas pruebas pueden mostrar si la afección cambió o si el cáncer recidivó (volvió). Estas pruebas se llaman pruebas de seguimiento o exámenes médicos.
Después del tratamiento de cáncer de recto, se puede hacer una prueba de sangre que mide la cantidad de antígeno carcinoembrionario (una sustancia de la sangre que puede aumentar cuando hay cáncer) para saber si el cáncer recidivó.
FACTORES DE RIESGO
El pronóstico de los pacientes con cáncer de recto se relaciona con varios factores:
-
-
-
-
-
-
Sin embargo, solo el estadio de la enfermedad (tumoral, ganglionar y distante) se validó en estudios prospectivos multiinstitucionales.
OPCIONES DE TRATAMIENTO POR ESTADIO
-
El cáncer de recto en estadio 0 es la más superficial de todas las lesiones rectales y se limita a la mucosa, sin invasión de la lámina propia. Debido a su naturaleza superficial, la cirugía y otros procedimientos pueden ser limitados.
El tratamiento para el estadio 0 puede incluir los siguientes procedimientos:
-
-
-
-
-
.
-
Los tumores en estadio I se extienden por debajo de la mucosa hacia la submucosa (T1) o hacia la pared muscular intestinal (T2), pero no a través de ella. Debido a su naturaleza localizada en el momento de presentación, el estadio I tiene un índice alto de curación.
El tratamiento del cáncer de recto en estadio I puede incluir los siguientes procedimientos:
-
Resección local transanal o resección de otro tipo con radioterapia de haz de radiación externa perioperatoria, más fluorouracilo (5-
Se debe restringir a tumores confinados en la pared rectal y que, durante la ecografía rectal o la exploración mediante imágenes por resonancia magnética, no incluyen el espesor total del recto (es decir, no es un tumor T3). El paciente ideal apto para una escisión local tiene un tumor T1 con diferenciación de buena a moderada, que ocupa menos de un tercio de la circunferencia de la pared intestinal. Solo se debe someter escisión local a pacientes minuciosamente seleccionados con tumores T2, porque hay un riesgo más alto de fracaso local y sistémico.
-
-
Los pacientes de tumores que son patológicamente T1 pueden no necesitar terapia postoperatoria. Los pacientes de tumores que son T2 o superiores tienen compromiso de los ganglios linfáticos cerca del 20% de las veces y se debe considerar tratamiento adicional, como radiación y quimioterapia, o más resección quirúrgica estándar.
Se debe considerar a los pacientes con características histológicas precarias o márgenes positivos después de la escisión local para someterlos a RAB o RAP, y tratamiento postoperatorio, según lo dicte la estadificación quirúrgica total.
-
El tratamiento del cáncer de recto en estadio II puede incluir los siguientes procedimientos:
-
-
-
-
La quimiorradioterapia preoperatoria es la norma para los pacientes con enfermedad estadificada clínicamente como T3/T4 o con ganglios positivos.
El 22% de los pacientes de los que se pensó que tenían ganglios clínicamente negativos con enfermedad T3 mediante ecografía o IRM, en el momento de la resección se encontró que tenían ganglios linfáticos mesorrectales positivos incluso después de la quimiorradioterapia
-
El tratamiento del cáncer de recto en estadio III puede incluir los siguientes procedimientos:
-
-
-
-
La quimiorradioterapia preoperatoria es la norma para los pacientes de enfermedad T3/T4 o enfermedad con ganglios positivos estadificados clínicamente.
-
Opciones de tratamiento para el control local:
-
-
-
-
-
-
-
Opciones de tratamiento para el control sistémico:
-
-
-
-
Cáncer de recto metastásico:
El tratamiento de los pacientes de cáncer colorrectal recidivante o avanzado depende de la localización de la enfermedad. Para los pacientes con enfermedad metastásica que recidiva localmente o solo en el hígado o solo en el pulmón, la resección quirúrgica es el único tratamiento potencialmente curativo, si es factible. Para los pacientes con metástasis hepática que se considera resecable (es decir, con un número limitado de lesiones, localización intrahepática de las lesiones, ausencia de compromiso vascular importante, enfermedad extrahepática ausente o limitada, y suficiente reserva hepática funcional), una resección con márgenes negativos se relacionó con tasas de supervivencia a 5 años de 25 a 40% en estudios no aleatorizados.
Los avances en las técnicas quirúrgicas y los adelantos en imaginología preoperatoria permitieron mejorar la selección de pacientes para la resección. Además, en múltiples estudios de quimioterapia multifarmacológica se demostró que los pacientes de enfermedad metastásica aislada en el hígado, que tradicionalmente se considerarían inoperables, en ocasiones se pueden hacer resecables después de la administración de quimioterapia.
Cáncer de recto con recidiva local
El cáncer de recto con recidiva local se puede resecar, particularmente si se realizó una operación previa inadecuada. Para los pacientes con recidiva local sola después de una resección inicial con intención curativa, la terapia local intensiva con RAP repetido y anastomosis coloanal, la RAP o la exenteración pélvica total o posterior pueden conducir a un período prolongado de supervivencia sin enfermedad
El uso de la quimiorradiación de inducción para pacientes no irradiados previamente con recidivas pélvicas localizadas en estado avanzado (compromiso de la pared pélvica lateral, el sacro o los órganos adyacentes) puede aumentar la posibilidad de resección y permitir la preservación del esfínter.
La radioterapia intraoperatoria para aquellos pacientes con enfermedad recidivante local que recibieron previamente radiación de haz externo puede mejorar el control local, con una morbilidad aceptable.
La presencia de hidronefrosis relacionada con la recidiva parece ser una contraindicación para la cirugía con intención curativa.
Algunos pacientes rigurosamente seleccionados con metástasis limitadas en el pulmón y los pacientes con metástasis pulmonar y hepática, también se pueden considerar para resección quirúrgica, con una supervivencia posible de 5 años.
El tratamiento consiste en la extirpación del segmento de recto afectado por el tumor y empalme de los extremos que han quedado separados o la amputación rectal si el tumor está ubicado en los primeros centimetros próximos al ano
Asi pues, podemos realizar una resección anterior baja de recto o una amputación abdominoperineal de recto
La resección del recto debe incluir los ganglios linfáticos que recogen el drenaje linfático del segmento de colon afectado para así incluir en la pieza los ganglios afectados si los hubiese.
Desde hace unos años, estas resecciones de recto pueden realizarse por laparoscopia.
En la actualidad, se puede decir que estos tumores deben ser operados por laparoscopia por todas las ventajas que ello aporta.
La resección anterior baja de recto laparoscópica consiste en practicar la extracción de una parte del colon, sin abrir el abdomen, trabajando a través de cuatro pequeños orificios (de 5 y 12 mm) por donde se introducen una cámara y el instrumental de disección, corte y sutura necesarios.
El fragmento de recto se extrae por una pequeña incisión de 5 cm situada la mayoría de las veces en la zona más inferior del abdomen y si se trata de una amputación rectal se extrae por la incisión del periné.
Esta cirugía requiere una alta especialización técnica y tecnológica y sobre todo requiere un cirujano con experiencia en cirugía laparoscópica y en la técnica de resección de colon laparoscópica.
Según el análisis de la pieza extirpada y el número de ganglios afectados se realizará posteriormente tratamiento adyuvante con quimioterapia.
En la última década, debido al mayor conocimiento de la biología tumoral y a los avances en cirugía hepática, el tratamiento quirúrgico de las metástasis hepáticas del cáncer de colon es posible en un gran número de pacientes consiguiendo en estos casos desfavorables una supervivencia a los 5 años alrededor del 30%.
VENTAJAS DE LA RESECCION RECTAL REALIZADA POR LAPAROSCOPIA
Al hacerse heridas mínimas, el dolor es menor. En consecuencia, la movilización es mayor, mejorando el estado general y de ánimo del paciente, evitando trombosis y embolias, la dinámica respiratoria es mejor, evitando neumonías y complicaciones respiratorias, etc.
Todo ello hace que la recuperación sea más rápida.
Al ser las incisiones tan pequeñas, la posibilidad de infección casi no existe y las eventraciones, o lo que es lo mismo, las hernias en la herida operatoria, desaparecen en la cirugía laparoscópica.
El trato delicado del intestino, mediante pequeñas pinzas, sin agarrarlo con la mano, hace que recupere su movilidad antes, por lo que la ingesta es más precoz y los alimentos se toleran mejor.
Los resultados pueden variar dependiendo del tipo de procedimiento y de la condición total del paciente.
En resumen:
MENOS DOLOR.
MENOS COMPLICACIONES TROMBOEMBÓLICAS.
MENOS COMPLICACIOMES PULMONARES.
MENOS INFECCIONES DE HERIDA.
MENOS EVENTRACIONES.
MENOS CICATRICES. MEJOR RESULTADO ESTÉTICO.
MENOS ADHERENCIAS.
MEJOR TOLERANCIA DE ALIMENTOS.
MEJOR RECUPERACIÓN.
Ver más información
www.cancer.gov/espanol
Ver VIDEOS